PediaSamu

Evaluación y estabilización
| Tiempo de exposición |
| Espacio abierto/cerrado |
| Niveles de COHb>15% Probabilidad de niveles toxicos de cianuro |
| Aislamiento precoz de la via aérea |
| Soporte Hemodinámico |
| Corrección alteraciones electrolíticas |
| Asintomático |
| Sintomas leves vía aérea superior |
| O2 |
| Alta Insitu |
| Asegurar acceso al sistema sanitario si presenta síntomas en las siguientes 12 horas |
| Sintomas leves respiratorios |
| Sintomas leves neurológicos |
| Síntomas moderados respiratorios |
| Síntomas moderados neurológicos |
| Síntomas moderados cardiovasculares |
| Los síntomas pueden haber sido transitorios |
| O2 en reservorio |
| Monitarización |
| Broncodilatadores |
| Tratamiento sintomático |
¿Presenta convulsiones a nuestra llegada?
MONITORIZACIÓN Y VIGILANCIA
| PLS |
| Guedel |
| Ventilar |
| Valoración general |
| Acceso intravenoso |
¿Cede?
¿Cede?
¿Cede?
¿Cede?
| Riesgo síndrome infusión Propofol |
|---|
| Disfunción multiorgánica |
| Rabdomiólisis |
| Acidosis metabólica |
| Hiperpotasemia |
| Arritmias |
| Muerte súbita |
¿Recupera nivel de conciencia?
¿Primer episodio?
| Situación actual |
| Tratamiento actual si/no, ¿cuál tiene? |
| Niveles de fármaco en sangre |
| Mal control de la crisis |
| Situación actual |
| Tratamiento actual si/no ¿cuál? |
| Niveles fármaco en sangre |
| Mal control de la crisis |
Pérdida brusca y transitoria de la conciencia y del tono postural de breve duración y con recuperación completa e inmediata.
| Frecuencia cardíaca |
| Tensión arterial en supino y bípedo |
| Glucemia |
| ECG (alterado en el 5%) |
| Valoración neurológica |
| QTc prolongado |
| Sd. Brugada |
| Hipertrofia cavidades |
| BAV |
| Sd. preexcitación |
Alta
Consulta cardiológica en caso de:
| Desencadenado por ejercicio |
| Disnea por esfuerzo |
| AF arritmia |
| Muerte súbita |
| Oxígeno O2 |
|---|
| Monitorización |
| Vía intravenosa |
| Glucemia |
| Valoración secundaria |
| Dificultad Respiratoria |
|---|
| Tiraje +/- |
| Ruidos respiratorios +/- |
| Taquipnea |
| Fallo Cardio-Respiratorio |
|---|
| Distres +/- |
| Somnolencia +/- |
| Cianosis |
| ABCDE |
|---|
| Minimizar ansiedad(vía IV ?) |
| Postura confortable |
| O2 2-3 lpm si SatO2< 92% o tiraje moderado-severo |
| Score Clínico |
| Suministrar 2 mg de Budesonida nebulizada |
| Tiraje +/- |
| Ruidos respiratorios +/- |
| Taquipnea +/- |
| Somnolencia +/- |
| Decaimiento +/- |
| Irritabilidad |
| ABCDE |
|---|
| Elevar cabeza |
| Lavado nasal |
| O2 si SatO2 < 92% |
| SatO2 < 92% |
| Score mayor a 8 |
| O2 con mascarilla-reservorio |
| -FR mayor 70 |
| -Cianosis |
| -Alteración de conciencia |
| -Quejido |
| FR |
| SatO2 |
| Score Clínico |
| Bronquiolitis Leve |
|---|
| SatO2 mayor 94% |
| Score < 5 |
| No presenta factores riesgo |
| O2 100% para mantener SatO2 mayor o igual a 92% |
| Completar ciclo corticoide (2ª dosis dexametasona en 24h o 3-5 dias de metil prednisolona) |
| Valorar inicio corticoides inhalados |
| Informar a la familia (oral y escrito) |
| Control por su pediatra en 24-48 horas |
| Pulmonary Score <= 2 |
| SatO2 menor o igual a 92% |
| Sin dificultad respiratoria |
| A |
|---|
| Apertura vía aérea |
| Semiincorporado |
| Valorar IOT |
| B |
|---|
| O2 100% para mantener SatO2 mayor o igual a 92% |
| Valorar OAF si: |
| - Score mayor a 6 |
| - SatO2 < 94% Con reservorio |
| - ETCO2 mayor a 45 |
| C |
|---|
| Vía periférica |
Proceso con suficiente tensión emocional para que el niño/adolescente/familia consideren difícil el control de la situación
Reacción fisiológica causada por un compuesto xenobiótico denominado toxina. Se produce por exposición, ingestión, inyección o inhalación de una sustancia tóxica.
| Alta con recomendaciones |
|---|
| Tranquilizar al entorno. |
| Prevención secundaria intoxicación. |
Evaluación y estabilización
| Alta con recomendaciones |
|---|
| Tranquilizar al entorno. |
| Prevención secundaria intoxicación. |
| Emergencia en cáusticos y corrosivos. |
| Durante 15 - 30 minutos. |
| Lavar con agua y jabón si toxixidad sistémica (ponerse EPI). |
| Excepcional no disponible en Extrahospitalario |
|---|
| Intoxicación grave por sustancias no absorbibles por carbón activado. |
| Intoxicación por sustancias de liberación retardada o cubierta entérica si + 2h. |
| Ingesta de medicación de padres o paquetes de drogas de abuso. |
| Sólo si se cumplen las 3 condiciones |
|---|
| 1. Verdadera sustancia recuperable con carbón PHAILS |
| 2. Si < 2h (mejor 1h) - 6h si hipoperistaltismo. |
| 3. Si no contraindicado. |
| No diferencian entre uso terapéutico - sobredosis ni entre consumo reciente - antiguo. |
| Síntomas no justificados por la anamnesis o sospecha del contacto con tóxico desconocido. |
| Coma en el contexto intoxicación etílica. |
| Sospecha drogas de abuso o sumisión. |
| Indicada en: |
|---|
| Anticoagulantes _____ |
| AINE'S con sangrado. |
| Ginkgo biloba. |
| Indicada en exposición sintomática a cianuro, fundamental por vía inhalada (humos), también digestiva o Intravenosa. |
| Síntomas neurológicos (altaración de la conciencia, coma, convulsiones, paro respiratorio). |
| Síntomas cardiovasculares (hipotensión, schock, arritmias, paro cardíaco). |
| Indicada en: |
|---|
| Intoxicación por Opioides con depresión respiratoria o coma tras estabilización inicial. |
| Coma de causa no filiada (diagnóstico). |
| Intoxicación por clomidina y valproico. |
| Intoxicación por ibuprofeno y dextrometorfano si coma profundo y/o depresión respiratoria. |
Menor umbral convulsivo, si intoxicación múltiple por sustancias epileptógicas.
| Indicada en: |
|---|
| Intoxicación por Benzodiacepinas si depresión neurológica más insuficencia respiratoria y/o hemodinámica y no responde a medidas de soporte. |
| Perfusión |
|---|
| 1 ampolla = 0,5 mg = 5 ml 100 mcg/ml |
| Diluir 1 ampolla en 100cc de suero fisiológico 5mcg/ml (dilución) |
| Pasar a 1 - 2 ml/kg/hora |
| Indicada en: |
|---|
| Síntomas extrapiramidales por neurolépticos, metoclopramida y antivertiginosos entre otras. |
| Indicada en: |
|---|
| Sintomas neurológicos intoxicación por anticolinérgicos. |
| Intoxicación por psicoestimulantes(cocaína, anfetamina) y/o agentes disociativos(ketamina). |
| Convulsiones desencadenadas por tóxicos. |
| Arritmias cardíacas por cloroquina. |
| Indicada en: |
|---|
| Intoxicación sintomáticas por colinérgicos. |
| Conducción AV alterada por betabloqueantes, digital o calcioantagonistas. |
| Agentes colinérgicos: |
|---|
| Insecticidas y herbicidas: carbomatos y organofosforados. |
| Organofosforados de agentes nerviosos de guerra química. |
| Plantas. |
| Setas. |
| Fisostigmina. |
| Metacolina y pilocarpina. |
¿Ha nacido?
| Prolapso de cordón |
|---|
| Cordón por delante de la presentacióntación con bolsa rota |
| Buscar si existe y si tiene latido |
| Parto inminente: preparar reanimación neonatal |
| Parto no inminente: EMPUJAR hacia arriba la presentación fetal con la mano en vagina Traslado urgente, mantener cordón pulsátil Evitar que salga al exterior(vasoconstricción reactiva) |
| Podálica(Nalgas + pies, nalgas puras, pies, rodillas) |
|---|
| No tocar hasta que aparezca el ángulo inferior de la escápula |
| Rotar tronco para extraer hombros |
| QUE EL VIENTRE FETAL NUNCA MIRE HACIA ARRIBA |
| Extracción cabeza |
| Hemorragia postparto |
|---|
| Comprobar contracción uterina |
| Masaje uterino cada 15 min |
| Oxitocina mantenimiento 20 unidades IV en 500cc de suero fisiológico |
| Methergin intramuscular 0,2 mg (si no hay Hipertensión) |
| Fluidos si hay shock hipovolemico |
| Antecedentes personales |
|---|
| Cartilla |
| Tratamientos |
| Drogas |
| Alergias |
| Grupo sanguíneo |
| Factor Rh |
| Serologías |
| Monitorización y ctes. maternas |
|---|
| Datos obstétricos |
|---|
| Fórmula obstétrica |
| Edad gestacional |
| Peso estimado |
| Presentación fetal |
| Pérdida de líquido amniótico |
| Aspecto |
¿El líquido amniótico tiene un color teñido o verde somo un puré de guisantes?
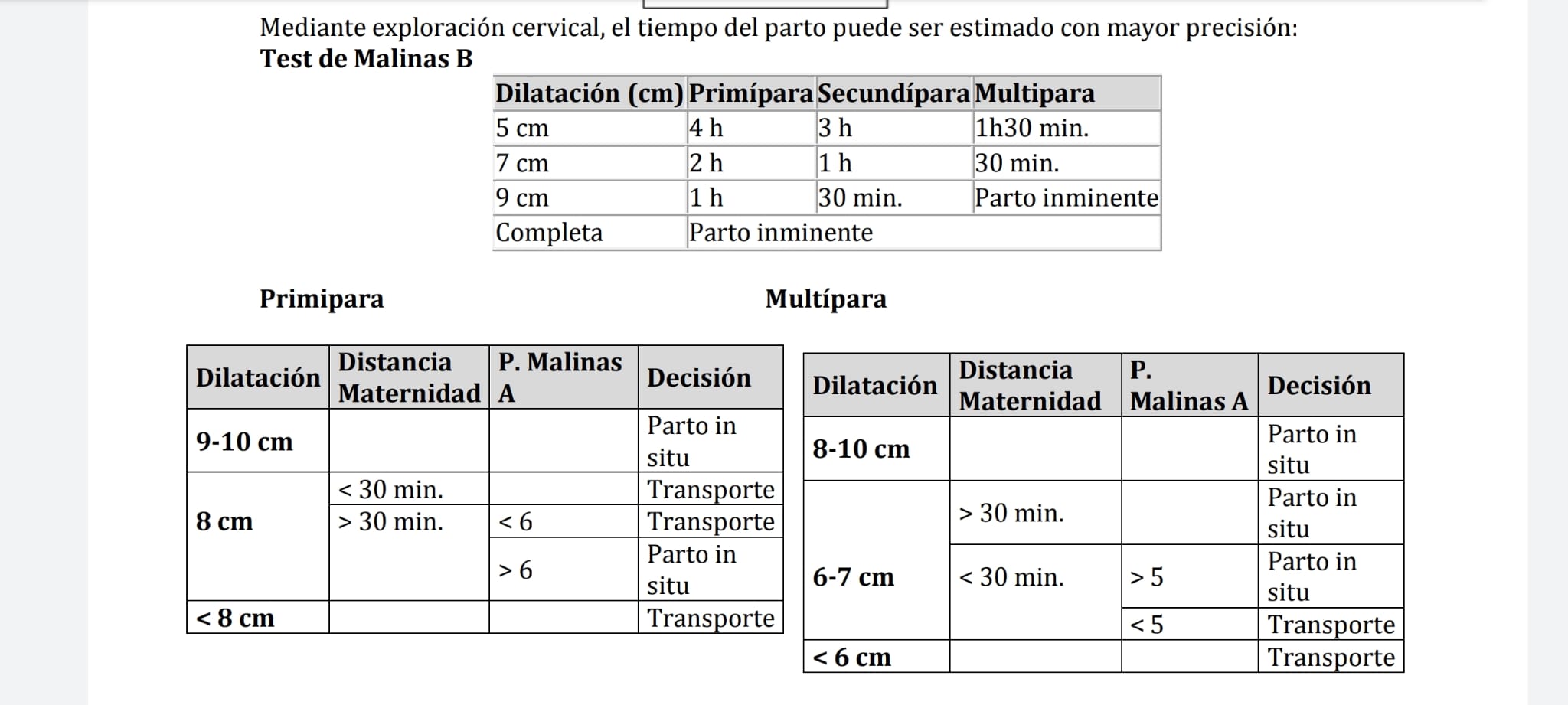
| Paridad: | |
|---|---|
| Duración trabajo de parto: | |
| Duración contracciones: | |
| Intervalo entre contracciones: | |
| Rotura bolsa: |
| Episiotomía(si hiciera falta) |
|---|
| Cuando asome la cabeza |
| Anestesia local |
| A la derecha de la madre (entre 45º - 60º) |
| Control expulsión lenta de la cabeza |
|---|
| Buscar circulares de cordón |
|---|
| Deslizar si está flojo |
| Pinzar y cortar si está apretado |
| Salida hombros |
|---|
| Rotación espontánea |
| Hombro anterior: tracción suave de la cabeza hacia el suelo |
| Hombro posterior: tracción hacia arriba lenta con protección del periné |
| Anotar la hora |
|---|
| Manejo activo del alumbramiento |
|---|
| Previene el 60% de las complicaciones hemorrágicas. |
| Asegurarse de que no hay otro bebe (ecografía). |
| Oxitocina-5UI en 100cc SF IV rápido + 10 UI IM. |
| Signos desprendimiento placenta |
|---|
| Fondo uterino endurecido y a nivel de ombligo. |
| Sangre por vulva. |
| Placenta en vagina(se ve o se palpa). |
| Baja la pinza del cordón. |
| Alumbramiento extrahospitalario |
|---|
| Girar y dejar caer sin que se desgarren. |
| Si se rompen- pinzas Kocher y seguir torsionando o alumbramiento hospitalario. |
| Guardar placenta, membranas y cordón para revisión hospitalaria. |
| Comprobar contracción uterina +/- masaje/15min con pujo suprapubico para evitar inversión uterina . |
| Sutura episiotomía . |
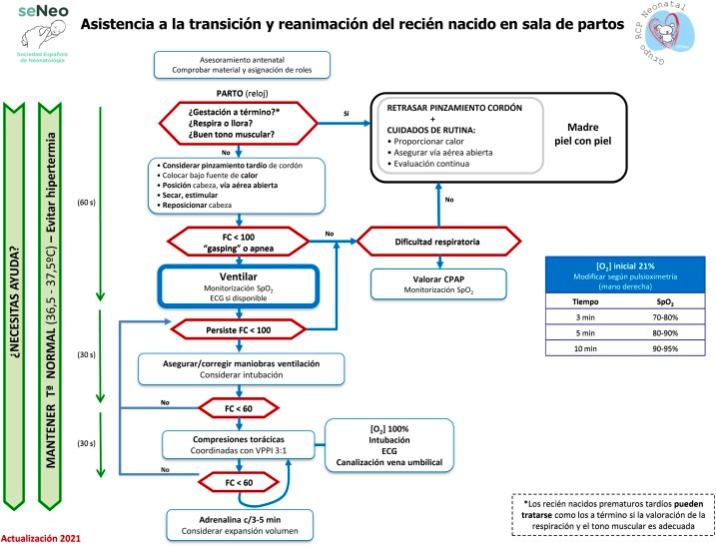
| Aparencia: | |
|---|---|
| Pulso: | |
| Gesto: | |
| Actividad: | |
| Respiración: |
Inicio agudo (minutos/horas) tras exposición a alérgeno (2 o más de entre):
| Afectación piel y/o mucosas |
| Urticaria generalizada |
| Prurito |
| Eritema |
| flushing |
| Edema labial, úvula y lengua |
| Compromiso respiratorio |
| Disnea |
| Sibilancias |
| Estridor |
| Disminución del PEF |
| Hipoxemia |
| Disminución de la TA o síntomas, disfunción orgánica, hipotomía |
| Incontinencia |
| Síntomas gastrointestinales persistentes |
| Dolor abdominal |
| Cólico |
| Vómitos |
| Fallo cardiovascular shock descompensado | Obstrucción de la vía superior | Obstrucción de la vía inferior(broncoespasmo) |
|---|---|---|
| 2º acceso IV | Salbutamol inhalado 5-10 pufb | |
| Reconocer Parada Cardíaca |
|---|
| Inconsciente |
| Respiración inefectiva |
| No presenta signos de vida |
| Iniciar RCP básica |
|---|
| 5 ventilaciones + 15:2 |
| ABCDE |
|---|
| Oxigenar-ventilar. |
| Monitorizar-desfibrilador. |
| Acceso vascular IV/IO. |
| Minimizar interrupciones del masaje. |
| Ritmo desfibrilable |
|---|
| FV/TV sin pulso |
| Ritmo no desfibrilable |
|---|
| Asistolia. |
| AESP. |

| Hipovolemia | Tóxicos-tabletas |
| Hipoxia | Taponamiento |
| Hidrogeniones | Trombosis coronaria |
| Hiper/Hipokaliemia | Trombosis pulmonar |
| Hipo/Hipertermia | Neumotórax a tensión |
| Hipoglucemia | Trauma |